当院の特徴
総合周産期母子医療センター
周産期とは
妊娠後期(妊娠22週以降)から新生児早期(生後7日未満)までの赤ちゃんの出生前後の時期を指します。この時期の母体(お母さん)、胎児(おなかの赤ちゃん)、新生児(生後28日未満の赤ちゃん)を総合的に診療し、母児双方の健康を守るのが周産期医療です。
母体・胎児部門
当院は、総合周産期母子医療センターに指定されており、東三河地域のクリニックや産科を有する病院より数多くのハイリスク症例が紹介されてきます。妊娠中や分娩中に急変し、緊急入院や手術が必要な症例は母体搬送という形で紹介されます。当院では母体・胎児集中治療室(MFICU)6床を備え、24時間体制で受け入れ態勢を整えています。合併症のある妊婦さんに対しては各診療科と連携し、診察を行っています。出生後、赤ちゃんの治療が必要になると予測される方に対しては、小児科・助産師・看護師・心理士・ソーシャルワーカーなど多職種で妊婦さんとご家族を支援しています。また、当院では学会の施設認定を受けNIPT(新型出生前検査)も行っています。高年妊娠などで不安を抱えた妊婦さんに対して、臨床遺伝専門医が遺伝相談外来を開設しています。当院は感染症病棟も備えていますので、新型コロナに感染した妊婦さんに対しても受け入れ態勢を整えています。リスクの高い妊婦さんに限らず、助産師が主導する助産師外来、助産師主導のバースセンターでの分娩も受け入れています。当地域で分娩される方が安心して出産を迎えらえるようスタッフ一丸となってサポートしています。
| 病床数 | 6床 |
|---|
MFICUでは重症妊娠高血圧症候群、糖尿病合併妊娠、前置胎盤、双胎妊娠、週数の早い切迫早産などハイリスク症例を管理します。一般病床とは別にMFICU専属の経験豊富な助産師が配属され、休日・夜間も専従の医師1名が勤務します。24時間、急変時にも迅速に対応できる体制を整えています。
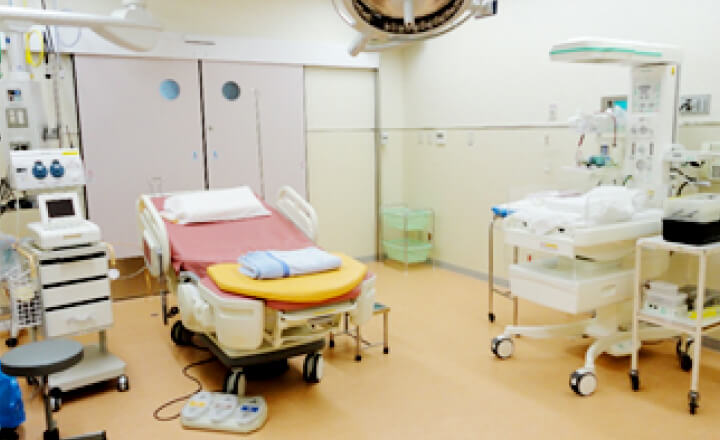
重症な妊婦さんを管理することから各部屋に分娩監視装置が配置され遠隔で監視しています。各種生体モニターや点滴を行いつつ、超音波検査も病室で行えるよう広いスペースが確保されています。ベッド上安静であっても少しでも快適に過ごしていただけるよう各部屋にトイレ・シャワーも完備しています。

母体または胎児(新生児)に、リスクを抱えた出産に対応するための専用の分娩室です。出生直後に新生児に処置が必要な分娩には小児科医師が立ち合い、出生直後より治療を開始します。
東三河地域で新型コロナに感染した妊婦の分娩を取り扱うのは当院のみとなっています。2021年の第5波では多数の妊婦の感染者、濃厚接触者が発生し待機期間中の妊婦健診や診察を行いました。10か月で感染した方や分娩中の発熱で紹介になった方の帝王切開も行いました。地域の妊婦さんが安心して出産できるよう病院全体で体制を整えています。
新生児部門

生まれたばかりの病気の赤ちゃんの治療を行うための施設です。低出生体重、呼吸障害、重症黄疸、感染症などの内科的疾患のみでなく、消化管閉鎖症や先天性心疾患、先天性水頭症などの外科的疾患まで、あらゆる分野の患者さんに対応いたします。(当院で対応できない場合には、適切な施設で治療が受けられるよう手配いたします)
当センターでは先進医療のみでなく、母児関係の確立支援や育児支援にも取り組み、院内の多くの科と連携してお子さんのケアーにあたっています。産婦人科とは定期的に症例検討会を開き、妊婦さんや胎児の管理、出生後の児の経過など情報交換し、研鑽に励んでいます。リハビリテーション科とは入院早期からのポジショニングや排痰を促す理学療法、ハイリスク児への早期リハビリテーションの導入、退院後の児の発達フォローアップなど協力態勢をとっています。
| 病床数 | NICU 12床、GCU 23床 |
|---|
離ればなれで治療を受けざるを得ないお子さんとご両親との絆を深めていただく目的で以下のような試みにも取り組んでいます。医療相談室や地域保健師、療育施設、市役所などとも連携を図り、お子さんの健やかな成長・発達を支援させていただきます。
プレネイタルビジット
赤ちゃんが生まれる前にスタッフがご家族とお話しします。赤ちゃんが生まれた後の生活を一緒に思い描いていきます。
絆ノート
入院が長期にわたるお子さんを中心に、日々のお子さんの様子、写真や足形などを記録しています。
カンガルーケア、
タッチケアー
お父さんお母さんの胸の上で、直に赤ちゃんを抱っこしていただき、落ち着いた時間を過ごします。
| センター長 | 村松幹司(医局長、小児科第一部長、小児科(新生児)第一部長、総合周産期母子医療センター長(新生児部門)) |
|---|---|
| 小児科スタッフ | 杉浦崇浩(小児科(新生児)第二部長) 戸川貴夫(小児科(新生児)第三部長) 杉本真里(小児科(新生児)副部長) 戸川泰子(小児科(新生児)副部長) |
患者さん・ご家族さまへ
急性期の病的新生児は極力受け入れることをポリシーとしています。しかし、病床不足のため入院をお断りせざるを得ない場合があります。受け入れ可能な施設と連携しながら、適切な治療が受けられるように配慮いたしますので、ご理解の程よろしくお願いします。
※入院には医師の紹介が必要です。
母体搬送とは、母体・胎児・新生児の予後の改善のために、妊婦・褥婦さんを救急車等で一次・二次の産科医療機関から高次施設へ搬送することをいいます。当院では毎年200件以上の母体搬送を受け入れています。搬送の理由として多いのは、切迫早産、前期破水、妊娠高血圧症候群、分娩後の出血などです。児の娩出に一刻を争う症例では帝王切開決定から30分以内に児を娩出できるよう、産科・新生児科・麻酔科・手術室で連携して対応しています。
生まれて分娩施設にいる赤ちゃんで、治療が必要と判断された時、当院新生児科医師が搬送用保育器とともに救急車で向かいます。赤ちゃんを診察し、必要な処置を施して、ご家族にお話をして、安全にNICUに搬送します。
-
01
対象児発生
-
02
ホットラインに直通搬送依頼
電話にてご連絡をお願いいたします。
TEL:0532-33-6152 -
03
院内救急車出動
-
04
院内救急車到着
新生児搬送情報提供書にて情報伝達
-
05
分娩施設にて必要な処置を実施
-
06
ご家族へ説明
-
07
当院センターへ搬送入院
